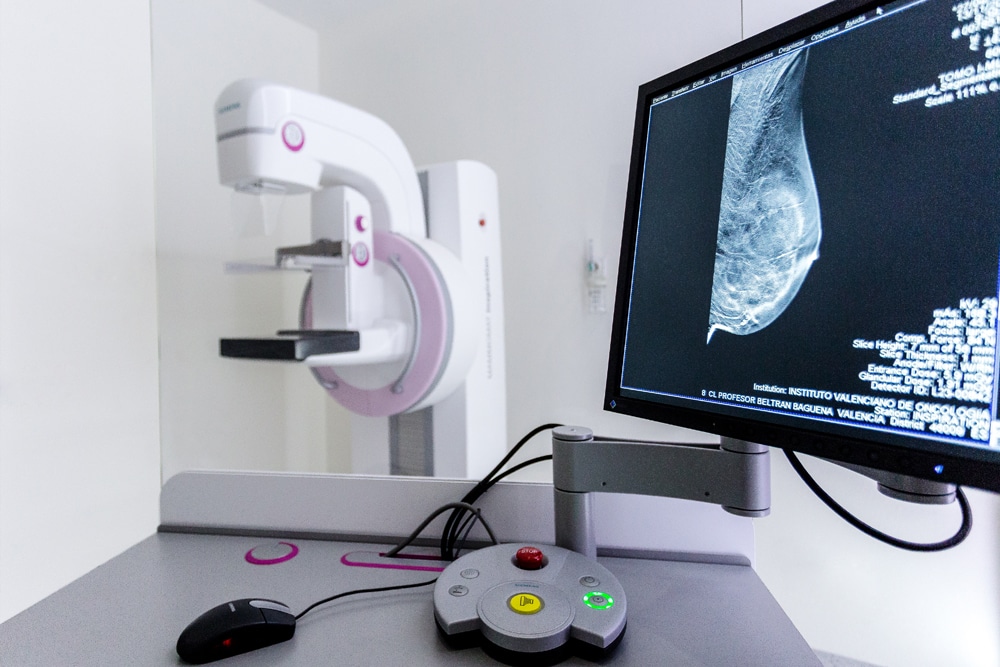
El cáncer de mama es el tumor más frecuente en las mujeres occidentales. Solo en España, cada año se diagnostican alrededor de 28.000 nuevos cánceres de mama. Una de cada ocho mujeres lo padecerá en algún momento de su vida y la incidencia de esta patología muestra una tendencia en forma de curva ascendente, con un incremento de un 2-3% anual. «Actualmente, la mayor esperanza de vida se asocia a un mayor número de mujeres en riesgo y además el cáncer de mama está muy relacionado con el estilo de vida: el tabaco, el consumo de alcohol, el tipo de dieta y la obesidad son factores aumentan el riesgo de desarrollar la enfermedad», apunta el doctor Vicente Guillem, jefe del Servicio de Oncología Médica de la Fundación IVO.
Sin embargo, se sigue teniendo la percepción de que el cáncer de mama tiene un gran componente hereditario, cuando en realidad no es realmente así. «Hay un pequeño porcentaje, entre un 5-7% de los casos, que sí que tienen un componente hereditario claro. Es lo que se conoce como el Síndrome de Cáncer de Mama y Ovario Hereditario, que son aquellos que tienen una alteración genética en dos genes, el BRCA 1 y en el BRCA 2. Pero el 95% no son hereditarios, sino que aparece de forma esporádica favorecido por la edad (pico de incidencia máximo a los 58 años) y por los hábitos de vida poco sanos que se tiene en las sociedades occidentales».
El doctor Guillem señala que las dos principales vías para actuar contra esta enfermedad son el diagnóstico precoz y la investigación médica. Y aunque la tasa de supervivencia es alta, de un 86% a cinco años, todavía mueren 6.500 mujeres al año en España por cáncer de mama. De ahí la importancia del diagnóstico precoz. Mientras que un tumor en estadio I tiene una tasa de supervivencia del 95%, un tumor en estadio III es menor del 50%. «Con respecto a otros tipos de cáncer, una de las características del de mama es que se puede detectar a tiempo, porque es una enfermedad moderadamente indolente al principio y habitualmente evoluciona muy lentamente, por lo que con una mamografía cada dos años es suficiente para la detección precoz en la mayoría de los casos y con eso conseguimos una reducción de la mortalidad de un 30%».
Además, ahora se dispone de herramientas como la resonancia magnética o el PET con las que pueden estudiar mejor la extensión del tumor y aplicar, por tanto, mejor tratamiento. «Conocer mejor al paciente, y a su tumor, supone un cambio fundamental en la forma de abordar la enfermedad». El jefe del Servicio de Oncología Médica de la Fundación IVO también destaca el papel fundamental que están jugando los test genómicos. Estos test permiten descubrir cuál es el riesgo real de recaída que tienen las mujeres con cáncer de mama. Alrededor de un 30% de las mujeres son de bajo riesgo de recaída con lo que ellas ya no necesitan recibir un tratamiento de quimioterapia. «Son un gran avance en cuanto a diagnóstico y a tratamiento», afirma.
Tratamientos menos agresivos y más efectivos
Unos tratamientos que han evolucionado mucho. Ahora la máxima es ‘menos es mejor’, tanto en cirugía como en quimioterapia y radioterapia. Así se realizan tratamientos menos agresivos, más efectivos, menos tóxicos y sin tantos efectos secundarios. En el caso de la cirugía, se buscan alternativas más conservadores, extirpando solo el tumor y un mínimo tejido alrededor posible. «Además, la detección del ganglio centinela (el primer ganglio linfático que encuentran las células tumorales para diseminarse) ha sido muy importante porque se evitan en un 90% de los casos la linfadenectomía axilar (el vaciado de los ganglios de la axila) y también se reduce significativamente la posibilidad de desarrollar un linfedema (que se hinche el brazo por un edema) que aunque no mata genera muchas molestias y una mala calidad de vida», apunta el doctor Guillem.
En esa evolución de los tratamientos y del diagnóstico la investigación ha jugado un papel clave. «La única forma de reducir las cifras de mortalidad es seguir investigando, para poder avanzar en nuevas técnicas, nuevos fármacos y nuevos tratamientos. Todo lo que se destine a esas investigaciones será poco». Esas investigaciones por ejemplo han desarrollado nuevos tratamientos sistémicos, hormonoterápicos, inmunoterápicos, y tratamientos dirigidos contra dianas moleculares específicas, «que es donde más avances se van a producir en los próximos años. Sobre todo aquellos que van dirigidos a esas 6.500 mujeres que mueren cada año, todas ellas con metástasis y a las que ni la cirugía ni la radioterapia funcionan y hay que desarrollar nuevos tratamientos».
Cuatro tipos de cáncer de mama
Unos tratamientos que pasan por un mayor conocimiento de la enfermedad. En la actualidad se sabe que no hay un cáncer de mama, sino que existen cuatro tipos diferentes como mínimo. «Son totalmente distintos: distinta historia, evolución y necesitan un tratamiento diferente».
Estos tipos son el cáncer de mama luminal, que se divide en dos tipos. Se caracteriza por tener receptores hormonales positivos y por un crecimiento más lento e indolente. El segundo tipo de cáncer de mama es el HER2, que es el que tiene expresado la proteína Her2 y es más agresivo. Y por último, está el triple negativo, que no tiene ni receptores ni la proteína Her2, es el más agresivo de todos y hasta ahora no tiene tratamientos muy efectivos, «aunque estamos viendo resultados muy interesantes en diversos ensayos con varios tipos de inmunoterapia y agentes conjugados».
«Este descubrimiento nos ha permitido seleccionar los tratamientos que se da a cada paciente. A ello se une que hemos descubierto qué dianas moleculares tenían cada uno de ellos y se han desarrollado fármacos para tratar a cada una de esas dianas moleculares». Con ello se han conseguido tratamientos muy efectivos y que actúan con mayor rapidez.
Y se siguen investigando en el desarrollo de fármacos para el cáncer de mama. «En el IVO ahora mismo tenemos más de 150 ensayos clínicos en marcha para todas las patologías, de los que 25 son sobre cáncer de mama. Además, nosotros siempre intentamos que los pacientes tengan un tratamiento estándar y una alternativa de investigación y aproximadamente entre un 10-15% de nuestros pacientes entran en ensayos clínicos en algún momento de su evolución». Es un paso más hacia una oncología personalizada que «está aumentando claramente la supervivencia global de los pacientes», asegura el doctor Guillem.